Symptomatic non obstructive HCM에서
Mavacamten이 심초음파 소견에 미치는 영향
: ODYSSEY-HCM에서 심초음파 변화 분석
이화의대 유승기
(Desai MY, Okushi Y, Jadam S, et al. Echocardiographic Changes With Mavacamten in Nonobstructive Hypertrophic Cardiomyopathy ; Exploratory Insights From the ODYSSEY-HCM Trial.
J Am Coll Cardiol 2025 (https://doi.org/10.1016/j.jacc.2025.08.019)
Mavacamten 등의 Myosin inhibitor는 증상을 동반하는 폐쇄성 심근병증 (symptomatic obstructive hypertrophic cardiomyopathy: oHCM)에서 좌심실 유출로 (LVOT) 폐쇄 및 승모판 역류 저하, 확장기 기능 개선 등을 통해 현저한 증상 개선 및 삶의 질 향상 효과를 가져와서 이제까지 약물적으로는 거의 대증 요법밖에 없는 이 질환 치료의 패러다임을 바꾼 획기적인 약제이다. 현재 2023년 유럽 가이드라인과 2024년 도 미국 비대성심근병증 지침에 기존의 약물 치료에 반응이 없을 때 각각 IIA 및 I의 수준으로 투여를 권고한 바 있다.
oHCM에 대한 주요 HCM 치료 지침들의 권고 사항
 2024 AHA/ACC/AMSSM/HRS/PACES/SCMR Guideline for the Management of Hypertrophic Cardiomyopathy. JACC 2024 ; 83(23) : 2324-405.
2024 AHA/ACC/AMSSM/HRS/PACES/SCMR Guideline for the Management of Hypertrophic Cardiomyopathy. JACC 2024 ; 83(23) : 2324-405.
 2023 ESC Guidelines for the management of cardiomyopathies. Eur Heart J. 2023; 44: 3503–626
2023 ESC Guidelines for the management of cardiomyopathies. Eur Heart J. 2023; 44: 3503–626
비폐쇄성 HCM 역시 증상을 동반한 경우 현재 입증된 치료법이 거의 없는데 Mavacamten은 이러한 환자군에서 NT-proBNP / Tronponin I 수치를 현저히 감소시킨다는 연구 보고가 있었다 (MAVERICK-HCM J Am Coll Cardiol. 2020;75(21):2649-60). ODYSSEY-HCM trial은 이러한 근거를 통해 유증상의 비폐쇄성 HCM 환자에서 Mavacamten의 임상적 효과를 알아보기 위해 시행된 연구이며 이번에 소개할 논문은 ODYSSEY-HCM 연구 하위 분석으로 심초음파 소견의 변화를 분석한 논문이다.
본 논문 소개 앞서 ODYSSEY-HCM 연구를 간략히 소개하고자 한다. 3상 2중 맹검, 위약 대조군, 전향적인 연구로 22개국 201 센터에서 등록되어 진행되었다. 좌심실 유출로 폐쇄는 없으나 (LVOT pressure gradient < 30mmHg at rest) / < 50mmHg during provocation)증상이 있는 성인 HCM 환자들을 대상으로 하였다. KCCQ-CSS (the 23-item Kansas City Cardiomyopathy Questionnaire clinical summary score) 상 85점 이하이며 NYHA class II-III 정도의 증상이 있는 환자들이 등록되었다. 좌심실 박출률 (LVEF)는 60% 이상 NT-proBNP는 인종별 기준에 따라 정상 보다 상승한 경우 등록되었다.
Mavacamten 군과 위약 군 각각 1대1로 무작위 선택으로 등록하였으며 48개월 후 KCCQ-CSS 점수, Cardiopulmonary exercise test를 통해 산출된 최고 산소 섭취량 (peak oxygen consumption; VO2 peak)의 변화를 1차 연구 결과 지표로 하였으며 운동 중 분당 환기량 (V̇E)과 이산화탄소 생산량(V̇CO₂) 간의 관계를 나타내는 지표인 VE/VCO₂ 기울기의 변화, NT-proBNP의 변화, HCMSQ (the Hypertrophic Cardiomyopathy Symptom Questionnaire) 설문에 따른 호흡곤란 지수, NYHA class의 변화 등을 2차 연구 결과 지표로 보았다.
LVEF가 30% 이하로 떨어지는 경우 즉각적으로 영구적인 투여 중단하였으며 50% 이하인 경우는 4주간 약제 투여 중단 후 그 기간 내 50% 이상으로 회복된 경우 최종 용량보다 한 단계 낮은 용량 (최소 용량이었던 경우는 그대로)으로 재투여하였다.
총 580명이 등록되어 289명이 mavacamten 군 291명이 위약군에 배정되었다. 평균 연령은 56±15세였으며 46%가 여성이었다. 평균 체질량 지수는 28.2±5.0 kg/m2, 진단 후 연구 군 배정까지의 평균 기간은 10.3±9.3 년이었다. 78.1%에서 베타차단제를 복용하고 있었으며 34명 (5.9%)의 환자가 이전에 중격 감소 치료 (Septal reduction therapy)를 받은 과거력이 있었다.
전반적인 나이, 체질량지수, 기존 HCM 치료에 있어 이전 obstructive HCM을 대상으로 했던 3상 연구와 현저한 차이는 없었으나 familial HCM의 빈도, 증상 지속 기간, 심방세동의 빈도가 높았으며 KCCQ-CSS 점수는 낮았다.
Table 1. ODYSSEY-HCM trial에서 배정된 군에 따른 환자 기본 정보
 (Desai MY, Owens AT, Olivotto AI et al. N Engl J Med. 2025 ; 393 : 961-72)
(Desai MY, Owens AT, Olivotto AI et al. N Engl J Med. 2025 ; 393 : 961-72)
1차 연구 결과 지표 두 가지 모두에서 mavacamten은 위약에 비해 유의하게 나은 효과를 보여주지 못하였다. KCCQ-CSS 점수는 mavacamten 군에서 좀 더 많이 향상되는 경향을 보였으나 통계학적으로 유의하지 않았으며, VO2 peak 역시 향상되는 정도에 있어 유의한 차이가 없었다. 2차 연구 결과 지표에서는 NT-proBNP의 감소가 보다 더 현저한 것으로 나타난 것 외 현저한 차이는 없었다.
1차 연구 결과 지표 2 항목 모두에서 양 군 간에 현저한 차이가 없었다.

약제 부작용을 분석했다. Mavacamten 군에서는 74명 (25.7%) 위약군에서는 22명 (7.6%)에서 약제 투여 중단하였는데 완전히 투여 중단된 비율은 각각 31명 (10.7%), 17명 (5.8%) 였다.
Mavacamten 군과 위약군에서 각각 울혈성 심부전 (CHF)이 6.6%, 1.7% 심방세동 및 조동이 4.2%, 3.4% 발생했다. LVEF가 50% 미만이 떨어진 경우는 각각 21.5%, 1.7%였으며 30% 이하로 떨어진 경우는 Mavacamten군에서만 2.4%에서 관찰되었다. CHF가 나타났던 Mavacamten 군 환자 19명 중 5명 (26%)은 LVEF가 50% 미만으로 감소했을 즈음에 CHF를 겪었으며, 투약을 중단한 후 50% 이상으로 회복되었다. Mavacamten 군에서 LVEF가 50% 미만으로 감소한 환자들의 기저 LVEF는 추적 관찰 기간 동안 LVEF가 유지된 환자들의 기저치와 현저한 차이가 없었다 (65.2 vs. 65.9%).
ODYSSEY-HCM 결론
유증상의 비폐쇄성 HCM에 있어 Mavacamten은 유의미한 운동 능력 증가 및 증상 완화 효과를 보여주지 못하였다.
비폐쇄성 HCM에서 나타나는 증상은 심내막하 허혈, 이완기 기능 장애, 좌심실 경직, 그리고 비정상적인 세포 에너지 대사 등에 의한 데 Mavacamten은 이를 충분히 해소하지 못하는 것으로 추정된다. 특히 이번 연구는 앞선 EXPLORER-HCM 연구에 비해 Mavacamten 군에서 현저하게 LVEF가 떨어지거나 CHF가 발생한 사례가 많았는데 이는 심장 myosin-inhibitor가 좌심실 유출로 폐쇄를 완화하는 보상적 이점 없이 과 활성화된 sarcomere의 억제만 유발하여 나타난 것으로 추정된다.
연구 개요

ODYSSEY-HCM 연구에서 심초음파 소견의 변화를 분석한 논문이다. 이와 동시에 Biomarker의 변화를 분석한 논문도 발표하였다 두 논문을 요약하자면 다음과 같다.
i) LV mass index가 평균 8.7 g/m2 감소하였으며 좌심실 벽 두께가 평균 2.1mm 감소하였다.
ii) NT-proBNP는 58% Troponin I 는 51% 감소하였다 (중위값).
이러한 결과에서 보듯이 향상된 임상 결과를 입증 못 했음에도 불구하고 Mavacamten은 비폐쇄성 HCM에서 유의한 구조적 향상을 보여주었다.
1) 등록 시 심초음파 소견
이 연구에 등록된 환자들은 이전의 cardiac myosin inhibitor 연구에 비해 보다 증상이 현저하고 진단 후 경과 시간이 오래되어 대개 현저한 확장기 기능 장애를 동반하고 있었다.
모든 환자에서 승모판의 systolic anterior motion (SAM)은 관찰되지 않았다. 좌심실 유출로 (LVOT) 압력 차이는 안정 시, Valsalva maneuver 시, 운동 후 각각 9.4±5.1 mmHg, 10.7±6.7 mmHg, 15.0±9.1 mmHg였다. 평균 LVEF, 최대 좌심실 벽 두께, LV mass index, E/A, 평균 E/e’, LV-GLS는 각각 65.8±4%, 20.8 ± 4 mm, 122.3±31 g/m2, 1.3±0.6, 13.3±6, and -13.2±4%였다. 모두가 LVH를 가지고 있었으며 10명에서는 현저한 mid-cavity LVH 가 있었고 56명에서는 심첨부 비대를 동반하고 있었는데 치료군 대조군 모두에 균등하게 분포되었다. 우심실기능에 관련된 수치는 TAPSE, RV S ′, FAC, TR Vmax 각각 2.0±0.4 cm, 11.5±3 cm/s, 45.6±6%, 2.6±0.4 m/s였다. 좌심방에 관련된 수치는 Mean LAVI, LA reservoir strain, LA conduit strain, LA contractile strain at baseline 이 각각 43.5±16 mL/m2, 19.1±9%, -11.6±6%, -9.5±5%였다. 모든 수치에서 약물군과 위약군에서 현저한 차이는 없었다.
peakVO2는 E/e’, LV-GLS, LA reservoir strain, LA conduit strain과 비교적 높은 연관이 있었으며 LVEF나 좌심실 벽 두께 와도 연관을 보였는데 증상에 관련된 변수인 KCCQ-23 CSS와 HCMSQ-SOB scores는 높은 연관을 보이는 심초음파 변수는 없었다. NT-proBNP의 경우 심초음파 변수와 높은 연관을 보인 반면 Troponin-I는 현저한 연관을 보이지 않았다.
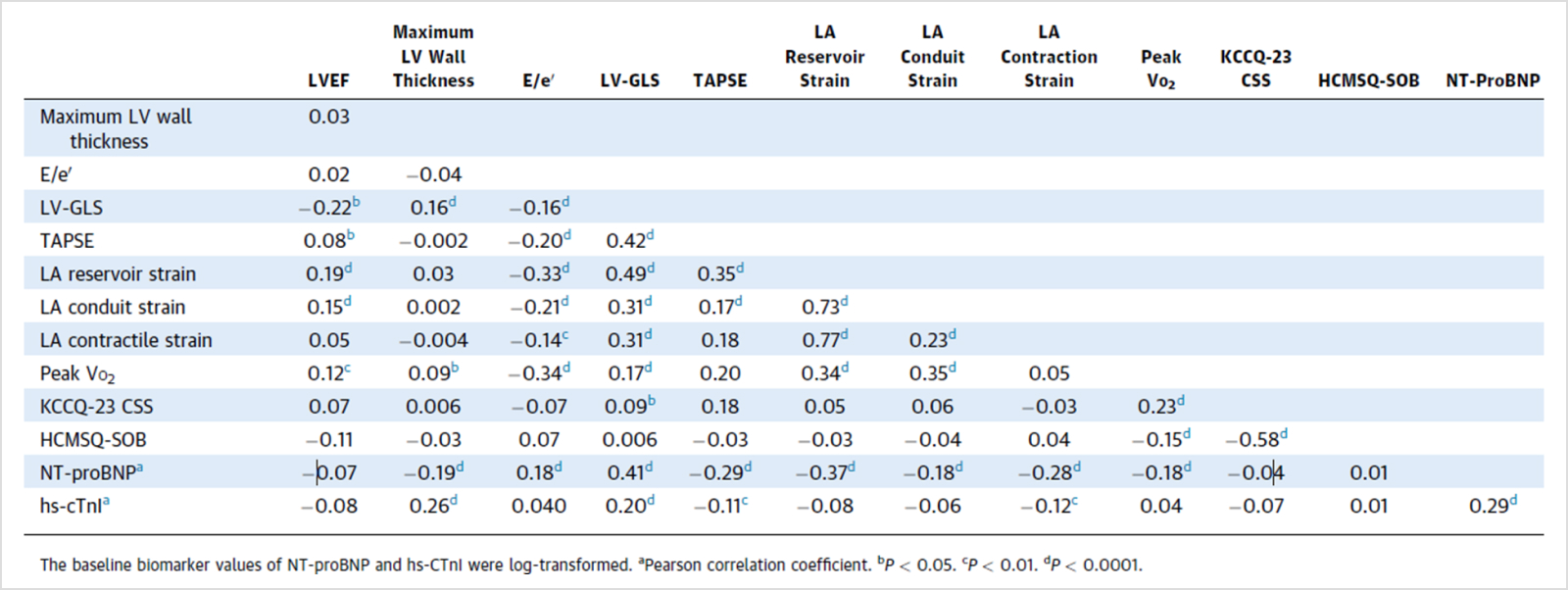 Table 2. 심초음파 소견과 임상적 소견과의 연관성
Table 2. 심초음파 소견과 임상적 소견과의 연관성
2) 48주 후 심초음파 소견의 변화
약물 군에서 LVEF는 감소하고 좌심실 용적은 증가하였다. 확장기 기능을 반영하는 E/e’은 약제군에서 유의하게 향상되었으며 이와 함께 좌심실 벽 두께 감소 및 LV mass index의 감소도 동반되었다. LV-GLS 변화는 LVEF의 감소에도 불구하고 양군 간에 유의한 차이가 없었는데 LVEF가 50% 미만으로 감소했던 적이 없는 환자들로 만 분석해 보면 약제군에서 LV-GLS가 호전된 양상을 보였다. 우심실 기능에 관련된 인자들은 약제군에서 보다 많이 떨어졌으나 두 군 모두 정상 범위를 유지했다. 좌심방 strain은 약제군에서 보다 유의하게 향상되었다. 연구 도중 심방세동이 발생했던 환자군을 제외하면 LA volume index도 약제군에서 유의하게 호전되었다.
 연구 시작 시점과 48주 추적 관찰 시 심초음파 소견의 변화
연구 시작 시점과 48주 추적 관찰 시 심초음파 소견의 변화
3) 고찰 및 향후 전망
심초음파 상의 확장기 기능과 관련된 인자들은 여러 연구에서 심방세동, 뇌졸중, 심부전, 급사, 심혈관계 원인 사망률 등 장기적인 임상 결과와 깊은 연관을 가지는 것으로 알려져 있다. 하지만 이 연구에서는 이러한 변화가 좋은 임상 결과로 연결되지 못하였다. Biomarker와 심초음파 소견에서의 좋은 변화에도 불구하고 임상적 결과에 반영되지 못한 이유로 Krumholz 등은 이 논문들의 editorial에서 다음과 같은 가설들을 제기하였다. (Krumholz et al. J)
- 이러한 변화가 증상 호전을 이끌어 낼 정도로 충분하지는 않았다
- 이러한 대리 표지자 (surrogate marker)가 의미 있는 임상적 결과를 내는데 까지는 보다 장기적인 추적관찰이 필요한가?구조적 리모델링이 기능적 개선으로 연결되는데 48주는 충분했는가?
- 이러한 구조적, 생물학적 변화는 치료와는 별개인가?
이러한 가설들은 HCM에 대한 이해가 최근 비약적으로 향상되었다 하더라도 아직 모르는 부분이 많다는 점을 시사한다.
이 외에도 LVEF 가 50% 미만으로 떨어진 경우가 약제군에서 무려 1/5에 달했다는 것도 주요 기여 인자일 수 있다. 이러한 현상은 향후 이 약제를 비폐쇄성 HCM 치료에 쓰는 데 있어 주요한 걸림돌이 될 수 있는데 한편으로는 이 약제 투여에 있어 환자 선택이 필요하다는 점도 시사한다.
유증상의 비폐쇄성 비대성 심근병증 역시 나쁜 예후를 보이고 있는데 현재 표준 치료법은 거의 없는 상태이다. ODYSSEY-HCM 연구가 유의한 효과를 보여주지 못하였지만 이러한 하위 분석을 통해 향후 이 질환의 보다 나은 임상 연구 계획에 대한 많은 힌트를 얻게 되었다고 볼 수 있다. 매우 다양한 양상을 보이는 비폐쇄성 비대성 심근병증 환자 중 이러한 치료에 분명한 임상적 이득을 보는 군이 있을 것으로 생각된다. 향후 비폐쇄성 비대성 심근병증에 대한 임상 연구는 적절한 환자군의 설정, 연구 기간을 포한 연구 디자인의 재조정, 적절한 연구 결과 지표의 선정이 필요할 것으로 생각되며, 이러한 노력을 통해 이러한 난치성 질환의 해결에 한걸음 더 나아갈 수 있을 것으로 생각된다.