TCT 2024 / AHA 2024
Late breaking Science
심근 경색 관련 연구 심층 리뷰
- 홍보1위원장
올 10월 27-30일 워싱턴DC에서 개최된 TCT와 11월 16일부터 18일 시카고에서 개최된 AHA에서 심근경색 관련 주요 연구인 CLEAR SYNERGY 연구결과가 발표되어 이를 소개하고자 한다.
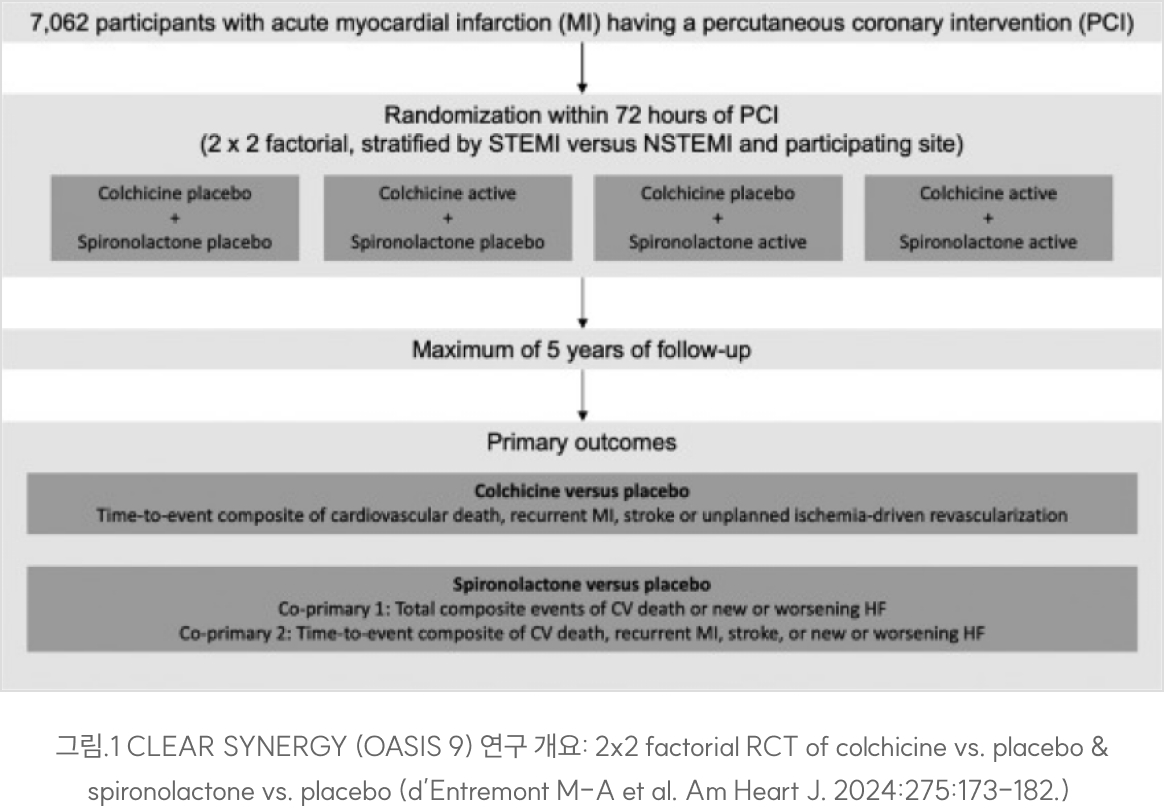
CLEAR SYNERGY 연구는 2X2 구성의 연구로 심근 경색 후 항염증 효과로 동맥경화성 혈관질환에서 유의한 임상적 효과를 보인 콜히친과 좌심실 수축력 저하 심부전 치료의 4 pillar 중 하나인 MRA (스피로놀락톤) 투여의 효과를 본 대규모 전향적 연구이다.
총 7062명의 환자 (14개국, 104개 센터)에서 급성 심근 경색 후 콜히친과 스피로놀락톤 및 위약을투여하여 이들 각각의 임상적 효과 및 이들이 시너지 효과를 가지는지를 보려고 계획된 연구이다. 연구 시작시기에는 STEMI에서 중재적 관상동맥 시술을 받은 환자들만 포함시켰으나 환자들의 모집율을 올리기 위해 넓은 부위를 침범한 NSTEMI로 시술을 받은 환자 중 좌심실 수축율 45% 이하, 당뇨, 다혈관 질환, 다음으로 주요한 관상동맥에서 50%이상의 협착이 주요 관상동맥에 있는 경우, 심근 경색 기왕력이 있는 경우, 나이가 60세를 초과 등의 위험 인자를 1개 이상 가지고 있는 환자도 추가하였다.
콜히친은 처음에는 70kg 이상인 경우 0.5mg bid/미만인 경우 0.5mg qd로 투여했는데 중간에 약제 중단 비율이 높다는 분석이 나오고 연구 진행 초기에 결과가 나왔던 COLCOT 연구에서 0.5mg qd 로도 효과가 충분한것으로 나타나 모든 환자에게 동일하게 0.5mg qd 투여하는 것으로 바꾸었다. 환자가 설사하는 경우 약제/위약 동일하게 의사의 재량에 따라 반으로 용량을 줄였다.콜히친은 처음에는 70kg 이상인 경우 0.5mg bid/미만인 경우 0.5mg qd로 투여했는데 중간에 약제 중단 비율이 높다는 분석이 나오고 연구 진행 초기에 결과가 나왔던 COLCOT 연구에서 0.5mg qd 로도 효과가 충분한것으로 나타나 모든 환자에게 동일하게 0.5mg qd 투여하는 것으로 바꾸었다. 환자가 설사하는 경우 약제/위약 동일하게 의사의 재량에 따라 반으로 용량을 줄였다.
스피로놀락톤의 경우는 25mg qd 를 투여하였는데 고 칼륨혈증이 발생하는 경우 의사의 재량에 따라 반으로 줄이는 것부터 시작하여 감량하도록 하였다.
3528명이 콜히친 군 3534명이 위약군에 배정되었다. 나이 (60.6±10.3 vs. 60.7±10.3 세), 성별 (여성비율 20.5 vs. 20.2%), 인종분포, NSTEMI의 비율, 침범 관상동맥, 다혈관 질환 여부 , 약물치료 현황, 기타 심혈관계 위험 인자 등에 있어 모두 두 군 간에 현저한 차이 없었다.
심근 경색 후 콜히친의 효과 ;
TCT Late-Breaking Research 발표
이 연구에서 1차 연구 종말점으로 심혈관계사망율, 심근경색의 재발, 뇌졸중 발생, 허혈로 인한 계획에 없던 관상동맥 재관류술 시행율의 합 두가지를 선정했다.
이 연구의 결과는 TCT 2024 Late breaking Science에서 발표되었으며 NEJM에도 게재되었다
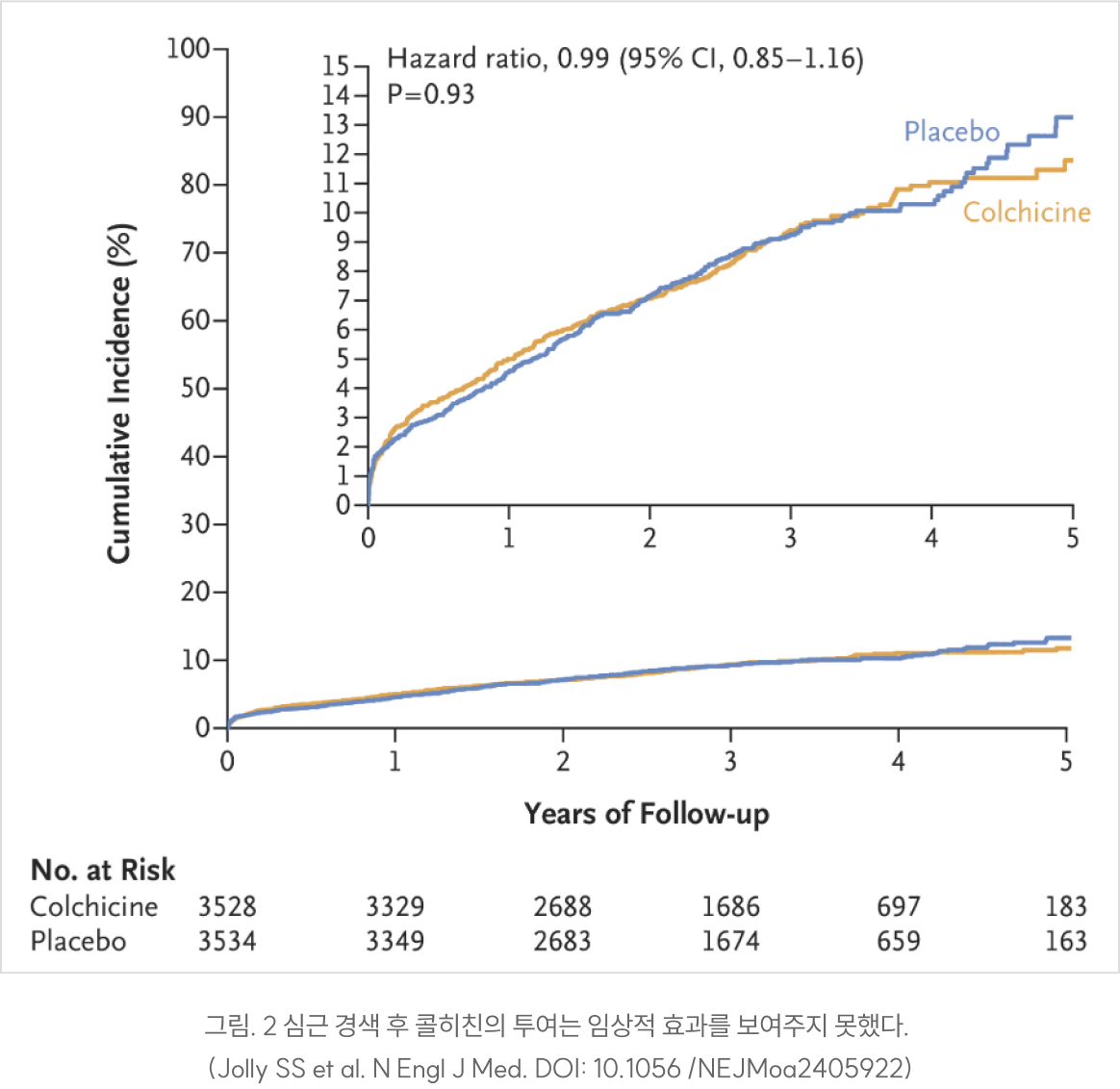
hazard ratio, 0.99; 95% CI, 0.85 to 1.16; P=0.93 로 3년(중간 값) 임상 추적기간 동안 두 군 간의 현저한 임상적 차이는 관찰되지 않았다. 나머지 이차 종말점 분석에서도 전체 사망률을 포함하여 현저한 차이가 없었으나 비 심장성 사망률은 다른 연구결과와 달리 콜히친 군에서 유의하게 낮았다.
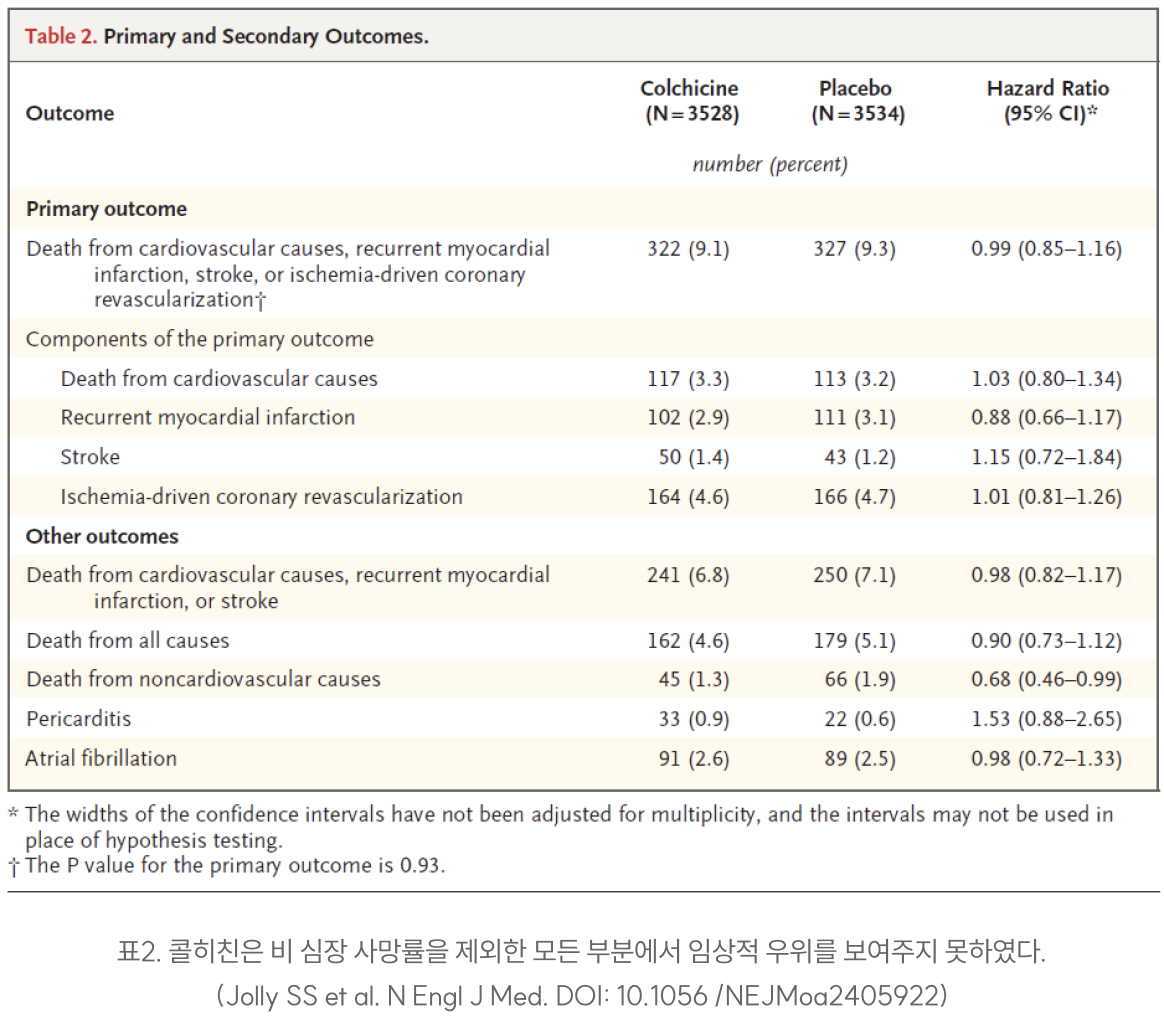
설사의 발생이 10.2% 대 6.6%로 콜히친군이 높았으나 심각한 부작용 발생은 두군간 현저한 차이가 없었다.
항염증 치료는 고지혈증 치료 고혈압 치료만으로는 해결될 수 없는 동맥 경화성 혈관 질환 치료의 나머지 부분을 해결해줄 것으로 믿어져 왔으니 기대를 모은 바와는 달리 현저한 효과를 보인 경우는 많지 않다. Canakinumab은 효과를 입증한 거의 처음의 항염증 치료제로 기대를 모았으나높은 가격 치명적인 감염 질환의 증가로 실 진료에 사용하는데는 상당한 제약이 있는 현실이다. 콜히친은 인터루킨 1과 6 등의 염증성 케모카인의 분비를 막고 중성구의 기능을 저하시키는 기전으로 항염증 작용을 가지고 있다. 이 약제 성분은 고대로부터 인류가 항염증 효과로 사용하여, 예측 가능한 심각하지 않은 부작용과 적은 비용으로 Canakinumab 등의 약제에 대한 좋은 대안으로 제안되었는데 최근의 여러 전향적 연구에서 심근 경색 후나 안정형 협심증에서까지 효과를 입증하여 유럽 가이드라인에서는 Class IIA 수준으로 동맥경화성 관상동맥 질환이 있는 환자에게 투여할 것을 권고한 바 있다.
이번 연구는 기대와는 달리 콜히친의 효과를 보여주지 못하였는데 이 연구와 유사하게 심근 경색 후 이 약제의 효과를 입증했던 COLCOT 연구와는 상반 결과이다. 이번 연구가 중간의 약간의 프로토콜 변경이 있었고 연구 약제 중단율이 25%에 이르렀으며 연구 중간에 코로나 판데믹 시기를 맞았다는 점이 이 연구의 문제점으로 지적되었으나, COLCOT의 거의 두배가 enroll이 된 연구이고 event 발생이 COLCOT가 301명 (콜히친 131명 / 위약 170명) 인데 비해 Clear Synergy 연구는 보다 긴 추적관찰 기간 (median 22.6 months vs. 3 years) 관찰하여 2배 이상 많은 총 649명 (콜히친 322명 vs. 위약 327명) 이 발생하였기 때문에 오히려 저자는 COLCOT에 비해 이번 연구가 결과가 더 신뢰할 만 하다고 주장하였다. 특히 최근에 발표된 콜히친 사용 연구 중에서는 가장 많은 환자를 포함시킨 CHANCE-3 연구는 8345명의 급성 경증-중등도의 허혈성 뇌졸중이나 TIA를 경험한 고위험 환자들을 대상으로 하였는데 hazard ratio 0.98 (95% CI, 0.83 to 1.16) 로 약제의 효용을 입증하지 못하였는데 이 연구가 콜히친의 효과를 보여줄 만큼 추적 관찰기간이 충분하지 않았다는 지적이 있었는데 3154명 허혈성 뇌졸중 환자를 대상으로 34개월 추적 관찰한 CONVINCE (Colchicine for Prevention of Vascular Inflammation in Non-cardioembolic Stroke) 연구 역시 효과를 입증하는데 실패하였다.
이번의 실망스러운 결과에도 염증 작용이 동맥경화 발생, 진행 및 죽상 경화반의 파열, 혈전증 모두에 관여하기 때문에 항염증 치료는 분명히 동맥경화성 심뇌혈관 치료에 있어 중요한 축을 담당할 것이라는 변함없다. 이번 연구의 교훈은 콜히친이 모든 동맥 경화성 질환에 도움이 되는 마법의 총탄은 아니라는 점이며 진짜로 도움이 되는 군을 특정하는 연구가 필요할 것으로 생각된다. 현재 동맥경화성 질환에 대한 항염증 효과에 대한 연구는 여러 번의 당황스러운 다양한 결과에도 활발히 이루어지고 있으며, 현재 10,000명을 대상으로 급성 심근 경색환자에서의 새로운 항염증 치료제인 Ziltivekimab의 효과를 보는 ARTEMIS 연구가 진행 중이다.
심근 경색 후 MRA의 효과 ;
AHA 2024 Late-Breaking Science 발표
콜히친의 효과에 이어 AHA2024에서는 MRA의 효과에 대한 결과가 발표되었다.
심근 경색 후 RAAS (renin–angiotensin–aldosterone system) 의 inhibition을 통해 임상 결과의 향상을 가져올 수 있으며 알도스테론 수치의 상승은 심근 경색 후 높은 사망률과 연관된 것으로 알려져 있다. MRA는 이미 HFrEF 치료에 있어 4가지 핵심 약제로 권고되고 있다. 최근 비스테로이성 MRA인 Finerenone이 HFmrEF/HFpEF에서도 효과가 있다고 발표된 바 있다.
이번 연구는 이전 연구와 다르게 심부전 발생 여부와 상관이 없이 투여되었다.
3년 추적 관찰 동안 심장혈관 원인 사망과 심부전의 새로운 발생 혹은 악화의 발생의 합이 183 대 220 (HR 0.91, 95% CI 0.69-1.21 P=0.51) 건으로 통계학적으로 유의미하지는 않지만 스피로놀락톤 군에서 낮은 추세를 보였다. 세부적으로 볼 때 심혈관계 사망률은 3.2% 대 3.3%로 거의 차이가 없는 반면 심부전발생이나 악화는 1.6% 대 2.4% (HR 0.77 95%CI 0.51-1.16)으로 역시 통계학적 의의가 있는 수준은 아니지만 적게 발생하는 것으로 나타났다.
스피로놀락톤은 콜히친과 마찬가지로 임상적 효과를 보여주지 못하였는데 이전 연구들을 리뷰해보면 어느 정도 예상된 결과이기도 하다. MRA의 유용성을 보여주었던 대표적인 연구가 RALES 와 EPHESUS 연구인데, RALES (Randomized Aldactone Evaluation Study) 연구는 LVEF 35%이하의 NYHA III/IV의 유증상의 심부전 환자들을 대상으로 하였고 EHPESUS (Eplerenone Post-Acute Myocardial Infarction Heart Failure Efficacy and Survival Study) 연구는 심근경색 환자들을 대상으로 하였으나 LVEF가 40% 미만인 경우만 연구에 포함되었다. 반면 심부전이 없는 심근 경색후의 환자들을 대상으로 한 ALBATROSS (Aldosterone Lethal Effects Blockade in Acute Myocardial Infarction Treated with or without Reperfusion to Improve Outcome and Survival at Six Months Follow-Up) 에서는 효과를 보여주지 못하였다.
6001명의 HFmrEF/HFpEF 환자를 대상으로 한 연구에서 새로운 비스테로이드성 MRA제제인 Finerenone은 심부전 악화 및 사망을 16% 감소 (HR 0.84, 95% CI 0.74-0.95, P=0.007) 시킨 것으로 나타나 MRA가 HFrEF 가 아닌 심부전에서도 효과가 있음이 입증되었다. 하지만 심혈관계 사망률에는 차이가 없어 어떤 면에서는 이번 연구와 비슷한 패턴을 보였다고도 할 수 있다. Finerenone 연구와 대비하여 유의한 효과를 보여주지 못한 이유는 전체 환자 중 심부전의 기왕력이 있었던 비율이 0.7%, 1.0%로 매우 적었고 이로 인해 심부전 관련 이벤트 자체의 발생도 1.6%, 2.4%로 기존의 심부전 환자나 심근 수축기능이 현저히 저하된 환자들을 대상으로 한 연구에 비해 현저히 낮았기 때문이라는 분석이 있다.
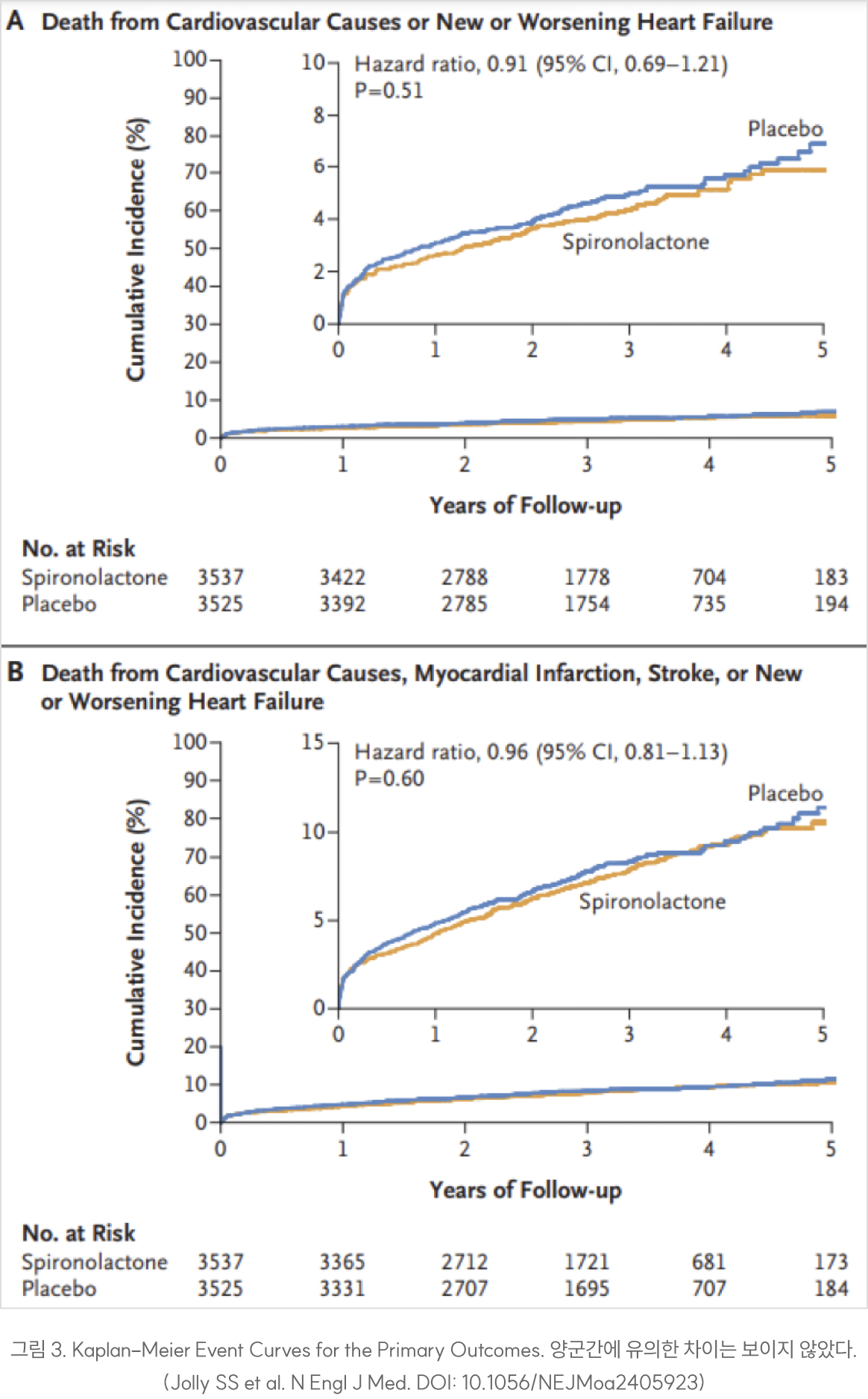
이번 연구의 결과로 심부전이 동반되지 않은 심근경색 환자에서 루틴으로 MRA를 투여하는 것은 임상적으로 도움이 되지 않을 것으로 판단된다.
결론
명백한 시너지 (CLEAR SYNERGY) 효과라는 연구 이름이 무색하게 두 약제 모두 급성 심근 경색 후에 루틴으로 투여하는 것은 환자의 임상적 경과 향상에 전혀 도움이 되지 않는 것으로 나타났다. 특히 콜히친은 이전 유사한 디자인의 연구 (COLCOT) 와 전혀 다른 결과가 나와서 이에 대한 추가적인 원인 분석이 필요할 것으로 생각된다. 현재 콜히친의 동맥경화성 혈관질환에서의 권고 수준이 IIA로 상향되어 있는데 이번의 결과가 앞으로 이러한 권고 수준에도 영향을 미칠 것으로 생각된다. 이번 연구로 동맥경화에 대한 항염증 치료가 효과가 없다는 해석을 내려선 안될 것으로 생각되는데 어떤 항염증 치료를 누구에게 할 것인지에 대한 많은 연구가 앞으로도 필요할 것으로 생각된다.
