Updates in Myocardial Infarction
(ST-Segment Elevation MI)에서 폐쇄 심근경색(Occlusion MI)으로의 전환.
McLaren J, et al. JACC Adv. 2024; 3(11):101314

2024년 11월 STATE-OF-THE-ART REVIEW 에서는 급성 심근경색의 정의를 ‘ST분절 상승 심근경색(ST-Segment Elevation MI)’ 에서 ‘폐쇄 심근경색 (Occlusion MI)’으로 전환해야 한다는 필요성에 대해 설명하고 있습니다. 이 리뷰에서 다루고 있는 주요 내용이 무엇인지 간략히 살펴보겠습니다.
Background
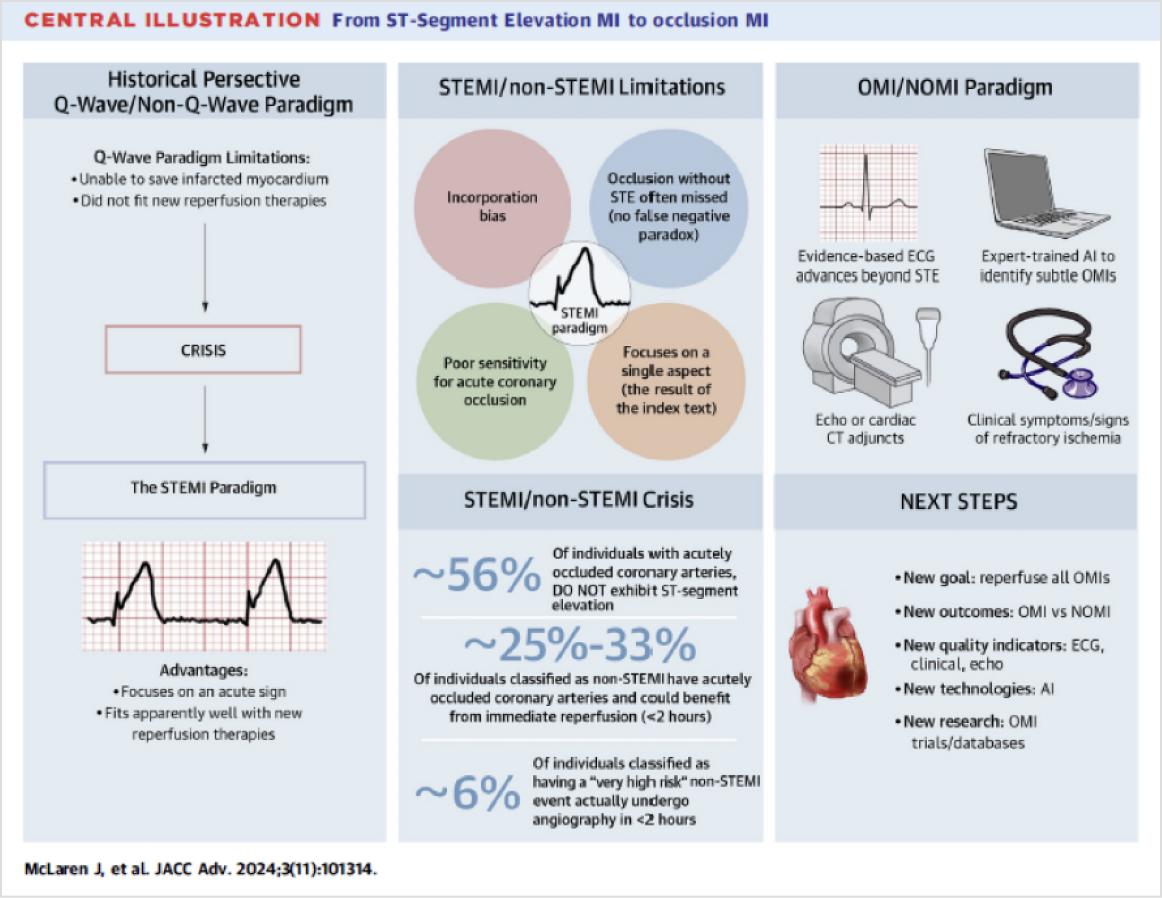
한 세대 전, 혈전 용해제(thrombolytics)가 도입되기 전, 심근경색 환자들은 병원에 입원한 후 ECG를 통해 후향적으로 Q-wave와 Non-Q-wave로 분류되었습니다. 하지만, Q-wave paradigm은 급성 재관류 치료를 적시에 제공하는 데 한계가 있었고, STEMI paradigm은 이를 개선하여 환자를 조기에 진단하고, 급성 재관류 치료를 신속하게 제공할 수 있는 큰 발전을 이끌어냈습니다. STEMI/non-STEMI로 구분하는 이분법적 분류 방식은 지난 수십 년간 심장학계에서 유용하게 사용되었으나, 최근에는 예후와 자연사를 결정짓는 주요 병리적 사건이 ST분절의 상승보다는 급성 혈관 폐쇄 (Acute coronary occlusion, ACO) 자체일 가능성이 제기되었습니다. 여러 연구를 통해 STEMI paradigm 의 한계와 이상현상(anomalies)이 보고되었으며, 이러한 문제점들을 해결하기 위한 새로운 접근법이 필요하다는 논의가 이어졌습니다.
STEMI/Non-STEMI의 잘못된 이분법 & Crisis
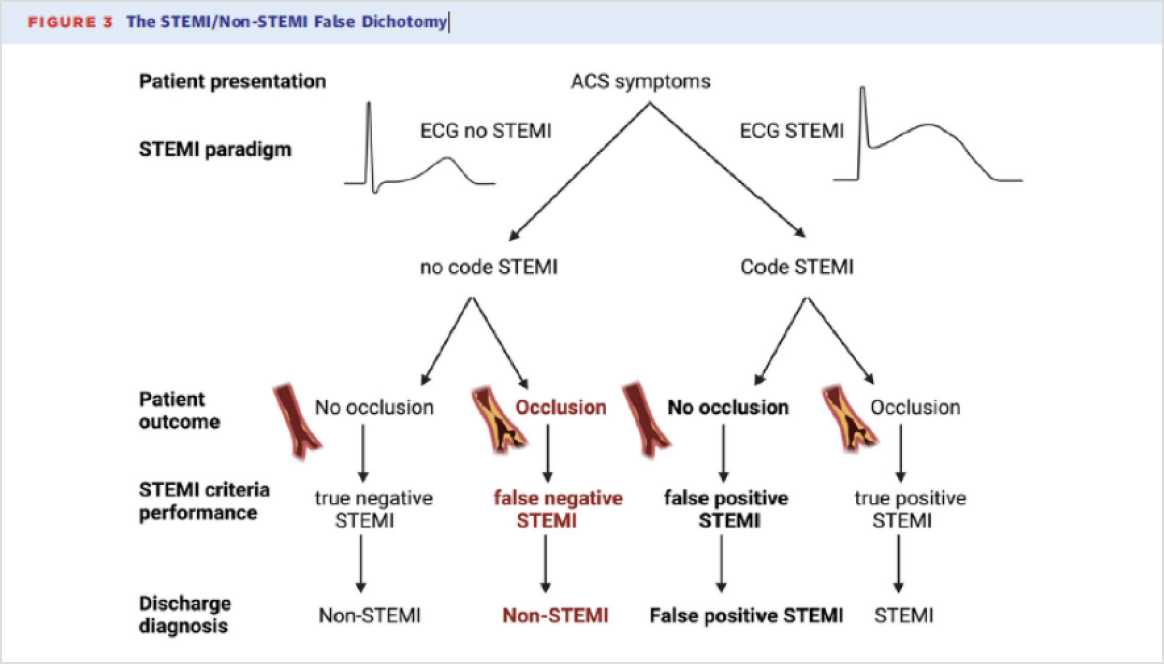
STEMI와 Non-STEMI의 이분법은 실제 급성 혈관 폐쇄(ACO) 여부와 정확하기 일치하지 않아 환자를 잘못 분류할 수 있습니다. 이를 해결하기 위해, 환자를 ACO 여부에 따라 네 가지 범주로 나는 것이 더 적절할 수 있습니다. 이러한 새로운 분류 방식에서는 STEMI paradigm의 두 가지 이상 범주가 나타나게 됩니다. 첫 번째로, 25%는 실제 폐쇄가 없는데도 STEMI로 잘된 진단되는 ‘false positive STEMI’에 해당하며, 이는 불필요한 STEMI 활성화로 인한 자원 낭비로 이어질 수 있습니다. 반면, 두 번째로 25%는 실제 폐쇄가 존재하지만 Non-STEMI 로 잘못 진단되는 ‘false negative STEMI’에 해당하며, 이 경우 관상동맥 조영술(angiography)이 지연일 발생하고, 결국 더 높은 사망률을 보일 수 있습니다.
실제 여러 연구에 따르면, ECG 기준으로 STEMI 진단할 때 Occlusion myocardial infarction (OMI)를 진단하는 비율을 연구마다 다소 차이가 있지만, 최근 메타분석 결과 pooled sensitivity 가 43.6% 정도로 나타났습니다. 또한, Non-STEMI 환자의 경우 대규모 메타분석에서 25%는 완전 폐색된 관상동맥(totally occluded artery), 34%는 TIMI flow grade 0 to 1 에 해당하는 것으로 확인되었습니다. 이들 Non-STEMI 환자는 Non-STEMI without OMI 환자들에 비해 약 두 배 더 높은 사망률을 보이는 것으로 보고되었습니다.
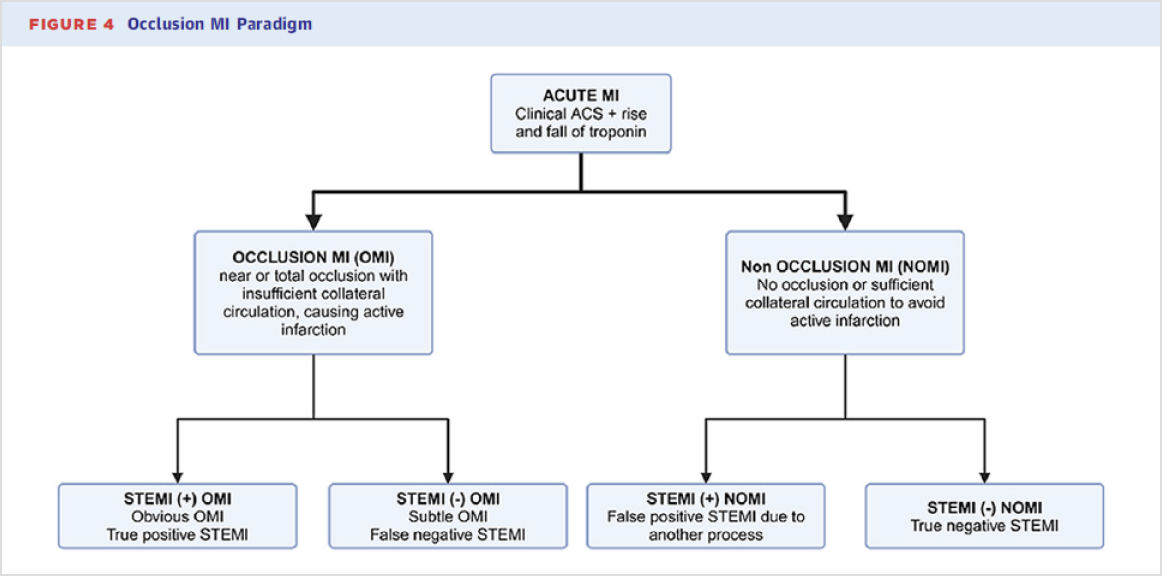
Occlusion MI Paradig
해당 리뷰에서 OMI 는 급성 혈관 폐색(Acute vessel occlusion) 또는 불충분한 측부 순환을 동반한 거의 완전 폐색(near occlusion without sufficient collateral circulation)을 의미하며, 이러한 상태는 심근이 즉각적인 경색 위험에 처하게 되는 것을 나타냅니다. 또한, true STEMI 환자의 15~20%는 자발적 재관류(spontaneous reperfusion)를 보이는 경우가 있으므로, 일반적인 연구 정의에는 급성 원인 병변과 함께 fourth-generation troponin I > 10ng/mL로 나타나는 매우 높은 최대 트로포닌 수치를 포함시키기도 합니다.
- Acute culprit lesion with reduced flow
- Acute culprit lesion with normal TIMI flow grade 3 and highly elevated peak troponin; and for patients who do not undergo angiogram
- Highly elevated peak troponin and new regional wall motion abnormality
OMI는 위와 같은 기준에 따라 정의되며, 기존의 STEMI paradigm 비해 진단이 까다로운 측면이 있습니다. 이는 ECG 해석이 더 어렵고, 현장 초음파를 통해 국소 벽 운동장애를 확인하기 위한 초음파 등의 기술이 필요하기 때문입니다. 이러한 이유로 더 숙련된 임상의가 요구 될 수 있습니다. 하지만, 잘 훈련된 expert나 AI를 기반으로 OMI를 진단을 진행하면 기존 STEMI 기준보다 더 높은 진단율과 향상된 정확도를 보였으며, 심지어 더 빠르게 진단할 수 있다는 연구 결과가 보고되었습니다. 하지만, 이러한 진단이 가능 하려면, ‘혈관 폐쇄의 ECG 징후’라 정의하는 advanced ECG interpretation이 가능해야 하고, 난치성 허혈과 같은 임상적 징후를 파악하는 역량도 요구됩니다. 또한, 국소 벽 운동 이상을 평가하기 위한 현장 초음파 검사와 응급 CT 관상동맥 조영술을 포함한 고급 영상 기법을 활용할 필요성도 강조됩니다.
결론적으로, 이러한 새로운 진단 기술의 적용과 보급을 위해서는 광범위한 교육적 개입뿐만 아니라, 자동화 기술이 변화도 필요하다고 강조합니다
Conclusions
STEMI paradigm을 통해 응급 심장학의 중요한 진전이 있었지만, 시간이 지나면서 STEMI paradigm 자체로는 해결할 수 없는 점점 더 많은 이상 사례가 드러나고 있습니다. 이에 대해 저자들은, STEMI paradigm이 한때 응급 심장학을 재편했던 것처럼, OMI 패러다임 앞으로 환자 치료를 혁신할 새로운 기회를 제공할 것이라고 강조하고 있습니다.
